Aunque afecta a un pequeño porcentaje de mujeres, el útero septo es la anomalía congénita uterina más frecuente. Se produce durante el desarrollo embrionario y consiste en la formación de un tabique que divide el útero de forma parcial o total. Este tabique -que debería absorberse durante la embriogénesis- puede afectar también al canal cervical y a la vagina.
La mayoría de las mujeres que tienen una malformación de este tipo no son conscientes de ello hasta la pubertad, en que pueden tener reglas algo más dolorosas. Pero no siempre provoca síntomas. Sin embargo, si puede dar lugar a complicaciones en el embarazo o problemas reproductivos. Por ello es muy importante diagnosticarlo cuanto antes.
La Dra. Mireia Arenas, ginecóloga de Dexeus Mujer, especializada en Obstetricia y en cirugía ginecológica afirma que hasta hace unos años no siempre se operaba, pero actualmente se suele recomendar la cirugía a todas las pacientes que desean embarazo en un futuro, ya que se ha comprobado que pueden dar lugar a muchos problemas, como una mayor tasa de infertilidad, aborto y de parto prematuro principalmente.
En este post, amplía la información:
¿Cómo se puede diagnosticar? En general se puede apreciar a través de una ecografía transvaginal si el profesional tiene experiencia. Pero las dos técnicas más útiles son la ecografía 3D y la resonancia magnética.
¿Qué soluciones hay? El único tratamiento corrector es la septoplastia. Consiste en eliminar el septo con un procedimiento llamado histeroscopia. Inicialmente estaba indicada en pacientes con historia de pérdida gestacional recurrente o de complicaciones obstétricas, pero actualmente lo recomendamos a la mayoría de las pacientes con deseo gestacional o que presentan síntomas.
¿Cuánto dura la intervención? La intervención quirúrgica suele durar unos 20-30 minutos. La recuperación es rápida y la paciente puede volver a su vida normal en un plazo de 48 h.
Tras la operación, ¿puedes hacer vida normal? Durante los 10 días posteriores hay que evitar los baños, tener relaciones sexuales y la inmersión en el mar o piscinas. La paciente puede tener pérdidas y algo de dolor abdominal tras la cirugía, pero es controlable con analgésicos.
¿Tiene efectos secundarios? La principal complicación que puede producirse durante una histeroscopia es que se produzca alguna pequeña perforación en la pared uterina que en la mayoría de los casos se soluciona con antibióticos y realizando un control en dos meses a la paciente, ya que tiene que cicatrizar espontáneamente. También puede originar adherencias, que se produzca una infección y pérdida de sangre. Pero estas complicaciones son mínimas y la paciente se recupera rápidamente.
Tras la intervención, ¿cuánto tiempo hay que esperar para buscar embarazo?
Hay que esperar un periodo de dos meses para buscar gestación. En nuestro centro recomendamos realizar una ecografía ginecológica y una nueva histeroscopia de control pasadas dos reglas desde la cirugía para comprobar la buena cicatrización del endometrio y autorizar la búsqueda de gestación.
¿Qué mejoras reproductivas se han observado en las pacientes afectadas, tras la cirugía?
La septoplastia histeroscópica mejora la calidad de vida en las pacientes que tienen reglas dolorosas o sangrado anómalo. También mejora los resultados reproductivos y evita complicaciones durante la gestación.
Si quieres ampliar la información, consulta a tu ginecólogo/a.
En nuestro centro contamos con especialistas de alto nivel en diagnóstico ginecológico por la imagen (DGI), cirugía ginecológica y reproducción asistida.
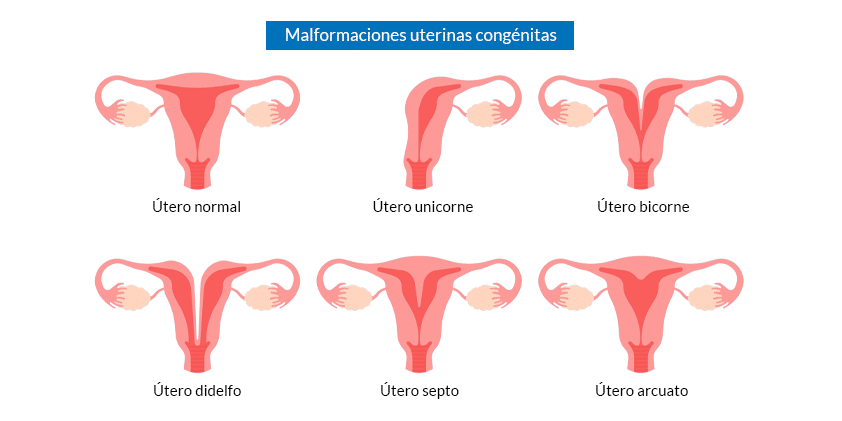
TIPOLOGÍA DE MALFORMACIONES UTERINAS
Las anomalías müllerianas son malformaciones congénitas del aparato reproductor femenino. Además del útero, pueden afectar a las trompas de Falopio, el cuello uterino y la parte superior de la vagina.
- Útero septo o septado. Ésta es la malformación uterina más frecuente, con una prevalencia superior al 50%. En ésta, el interior del útero está dividido por una pared o septo que comienza en la parte superior de la cavidad uterina y se puede extender hasta el cuello cervical.
- Útero arcuato. Es un útero con un contorno también normal, pero que tiene una pequeña escotadura en el fondo. Actualmente se considera una variante del útero normal. Por lo general, las mujeres con útero arcuato no tienen problemas de fertilidad.
- Útero unicorne. Sólo uno de los conductos de Müller se desarrolla, por lo que el útero es de la mitad de su tamaño normal y la mujer sólo tiene una trompa de Falopio. En algunos casos, puede existir un hemiútero rudimentario que puede estar comunicado o no con el útero unicorne.
- Útero bicorne. Debido a una fusión incompleta de los conductos de Müller, el útero tiene una depresión en su parte superior, por lo que en vez de tener la forma usual de pera tiene forma de corazón.
- Útero doble o didelfo. Ambos conductos de Müller se desarrollan pero no se llegan a fusionar, por lo que la paciente tiene dos cavidades uterinas, cada una con su propio cuello uterino y su propia vagina.
- Ausencia de útero, que a menudo está acompañada de problemas en el desarrollo del cuello cervical y la vagina.